Гипертоническая болезнь (ГБ) – это устойчивое повышение артериального давления (АД): систолическое – больше 140 мм рт.ст., диастолическое – 90 мм рт. ст. больше 14 дней при условии, что его измерение происходит дважды в день.
Есть два близких по значению понятия:
- Артериальная гипертония. Это повышение артериального давления выше норма из-за органических и функциональных причин.
- Гипертоническая болезнь, или эссенциальная гипертензия, частный случай артериальной гипертензии.
Артериальная гипертония встречается у 26% населения планеты. Ежегодно диагностируется 9 млн случаев ГБ. Каждый год от заболевания умирает 600 тыс. людей. 6,5 человек из 100 умирают от осложнений. Болезнь молодеет: ГБ диагностируется у молодых мужчин и женщин до 30 лет.
ГБ грозит тяжелыми для жизни осложнениями: инфарктом, инсультом, болезнью почек, поражением сетчатки глаз и хроническим нарушением мозгового кровообращения.
Развитие ГБ связано с генетической предрасположенностью: у 80% больных ГБ страдают ближайшие родственники. Представители наследственной теории утверждают, что нарушение центральной и периферической регуляции сердечно-сосудистой деятельности передается генетически.
Между гипертонической болезнью установлена прямая связь с ожирением, сидячим образом жизни, избыточным употреблением соли и калия, прием 2-3 суточных алкогольных доз ежедневно (20-30 чистого этилового спирта).
Классификации и стадии
Стойкое повышение АД бывает двух видов:
- Эссенциальная гипертония. Это повышение устойчивое повышение АД без видимой причины. Эссенциальный – значит невыясненной этиологии. Это 95% всех гипертоний.
- Вторичная гипертензия. Вторичное повышение АД имеет причину. Вторичный – значит на фоне основного заболевания. Чаще всего из-за болезней почек. Это 5% всех гипертоний.
Тяжелый вариант течения – это злокачественная ГБ. Она сопровождается повышением давления более 220/120, гипертонической ретинопатией, отеком зрительного нерва и хронической нефропатией, из-за чего в крови скапливаются продукты обмена и возникает интоксикация.
Злокачественная ГБ встречается в 25% при вторичной АД и в 13% при эссенциальной. Если не лечить злокачественный вариант, 10% пациентов в течение 1 года после постановки диагноза умирают из-за хронической нефропатии и недостаточности почек, кровоизлияния в мозг или инфаркта миокарда.
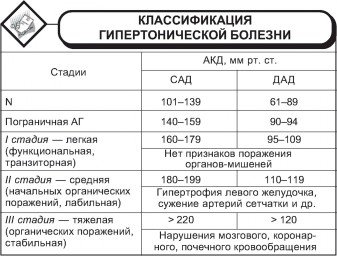
ГБ развивается в течение трех стадий. Каждая стадия отражает повреждение органов-мишеней. Это органы, повреждающиеся из-за недостатка крови: почки, головной мозг, сердце и глаза. Стадии:
- Первая. Ни один орган не поражен.
- Вторая. Есть результаты инструментальных и лабораторных исследований, которые подтверждают поражение органов-мишеней, но нет симптомов:
- электроэнцефалограмма показывает гипертрофию левого желудочка сердца.
- артериолы сетчатки сужены;
- в биохимическом анализе повышено количество альбуминов;
- поражена средняя стенка сонной артерии.
- Третья. Есть подтверждённые данные о поражении органов-мишеней с проявляющимися признаками:
- повреждение сердечной мышцы сопровождается риском инфаркта миокарда и сердечной недостаточностью 2 и 3 стадии;
- поражение церебральных сосудов повышает риск ишемического и геморрагического, дисциркуляторной энцефалопатии и транзиторной ишемической атаки;
- на глазном дне отмечается экссудация;
- в крови повышается уровень белков и креатинина – это говорит о поражении фильтрационной функции почек;
- в аорте по результатам допплерографии есть признаки расслоение.
Какие осложнения возникают
Чем выше АД, тем выше смертность. Уже при приемлемом давлении 120/80 существует небольшая вероятность развития патологий сердца и церебральных сосудов. Риск увеличивается, когда АД достигает 140/90 и более. У 60% больных легкие осложнения возникают при диастолическом давлении 90 и более. Есть правило: повышение артериального давления на 10 мм рт.ст. повышает риск осложнений на 10%.
Группы риска:
- Нулевой или минимальный риск осложнений: АД ниже 140/90 и нет факторов риска.
- Умеренный риск осложнений: артериальное давление ниже 140/90, но человек имеет 1-2 фактора риска.
- Высокий риск осложнений: АД 140/90-179/109.
Показатели, которые используются врачами для прогнозирования риска осложнений:
- Общие факторы:
- возраст – более 55 лет;
- курение;
- нарушение липидного обмена;
- натощак уровень сахара – от 5.6 до 6.9 ммоль/л;
- ожирение;
- родители страдают сердечно-сосудистыми заболеваниями;
- Поражение внутренних органов:
- увеличение объема мышечной стенки левого желудочка;
- по результатам утолщены стенки аорты и магистральных артерий;
- снижение скорости клубочковой фильтрации.
- Другие патологии, влияющие на течение ГБ:
- повышенная толерантность к глюкозе, повышенный уровень сахара в крови натощак;
- атеросклероз;
- сердечная недостаточность, ишемическая болезнь сердца, перенесенный инфаркт миокарда, неконтролируемая стенокардия;
- патологии почек: нефропатия на фоне диабета, почечная недостаточность;
- гипертоническая ретинопатия.
Симптомы и признаки
В основном симптоматики у ГБ нет. Эта особенность определяет большой риск осложнений: больные не подозревают, что у них гипертензия и не идут к терапевту. Они узнают о болезни, когда возникли нарушения внутренних органов: аритмии и покалывания в сердце, ощущение недостатка воздуха, ухудшение памяти, снижение зрения.
Симптоматика определяется поражением внутренних органов:
- Поражение сердца. Стенки левого желудочка утолщаются, развивается гипертрофия. Это компенсаторная реакция на повышенное давление: левый желудочек выкачивает кровь из сердца в аорту, которая распространяется по организму. Но из-за суженых сосудов давление в аорте увеличивается, и чтобы выкачать кровь левому желудочку нужно мышца посильнее. Также появляются симптомы сердечной недостаточности (одышка, быстрая утомляемость) и ишемической болезни сердца.
- Поражение мозга. Инсульт – наиболее распространенное осложнение. Из-за суженых церебральных сосудов в мозгу уменьшается ежеминутный объем крови, возникает острое переходящее нарушение мозгового кровообращения, осложнение которого – потеря чувствительности, паралич, расстройства речи и слуха, инвалидность. Хроническое снижение мозгового кровообращения проявляется острой гипертонической энцефалопатией – постепенным разрушением клеток коры больших полушарий и снижением интеллекта.
- Нефропатия. ГБ приводит к хроническому или острому нарушению фильтрационной функции печени из-за развития первичного нефросклероза (поражаются мелкие сосуды почек). На поздних стадиях нарушается фильтрация в почках, в крови развивается уремия – скопление токсичных для мозга продуктов обмена веществ.
- Поражение глаз. В органах зрения мелкие сосуды, чувствительные к недостатку кровообращения. Из-за этого снижается кровоток в сетчатке глаза – нарушается зрение.
- Поражение конечностей. Из-за недостатка крови в мышцах рук и ног нарушается чувствительность и сила мышц. Осложнение – перемежающая хромота.
Признаки гипертонии у женщин могут появиться во время беременности. После рождения ребенка АД восстанавливается до исходного показателя. В целом признаки гипертонии у мужчин аналогичны признакам у женщин. При ГБ температура тела нормальная.
Различия гипертонии и гипертензии
Артериальная гипертензия – это патологическое состояние, когда АД превышает цифры 140/90 мм рт.ст. АГ – констатация факта повышенного давления, но не диагноз и не болезнь. Для сравнения: гипергликемия – повышение сахара в плазме крови выше нормы. Может возникнуть, если слишком много съесть сладкого. При нормальной работе поджелудочной железы и почек уровень сахара за 1-2 часа восстанавливается. Гипергликемия – не диагноз и не болезнь, а временное состояние крови.
Артериальная гипертензия – это тоже временное состояние. Оно может обуславливается болезнями внутренних органов (чаще почек) и физиологическими состояниями. После сильного испуга давление может подняться до 180/100 мм рт.ст. Это будет называется артериальной гипертензией. Когда человек успокоится, давление нормализуется, и гипертензии больше не будет, а будет нормотензия (нормальный уровень АД).
Эссенциальная гипертензия – это хроническое заболевание, устойчивое повышение артериального давления без видимой причины, осложняющееся поражением внутренних органов. Это диагноз и болезнь, но не временное состояние.
Гипертензия бывает не только артериальной. Виды повышенного давления в организме:
- Венозная гипертензия – высокое давление в венах на фоне нормального притока артериальной крови.
- Портальная гипертензия – это высокое давление в системе воротной вене печени, когда нарушается кровообращение в нижней полой вене и венах печени.
- Черепно-мозговая гипертензия – повышение давления внутри черепа. Внутричерепная гипертензия обусловлена нарушением циркуляции ликвора, который застаивается в желудочках мозга. У детей это называется гипертензионно-гидроцефальный синдром.
- Гипертензия в желчных путях. Возникает, когда есть механическое препятствие, из-за которого желчь не может выйти в полость двенадцатиперстной кишки.
- Внутрибрюшная гипертензия – высокое давление в полости брюшины. Обычно развивается из-за хирургических заболеваний: панкреатита и аппендицита, метеоризма, кишечной непроходимости, калового застоя из-за защемленных грыж.

Гипертонический криз
Когда АД повышается до критических цифр 180/90–210/110, развивается гипертонический криз (ГП). Это острое осложнение, тяжелое состояние, требующее немедленной госпитализации. В основе криза – АД нарастает стремительно и возникают признаки поражения внутренних органов.
Причины возникновения:
- Устойчиво высокое АД.
- У женщин, переживающих климакс.
- Нервное потрясение, хронический стресс.
- Отмена гипотензивных лекарств.
Второстепенные причины: метеочувствительность, переохлаждение, физическая усталость, алкоголизм.
Чтобы знать, что острое состояние, – точно криз, врачи разработали критерии экспресс-диагностики:
- неожиданное начало;
- сильное повышение АД;
- быстро возникли симптомы поражения внутренних органов.
Патология может быть осложненной и неосложненной. Осложненный ГП – это острое угрожающее жизни пациента поражение внутренностей состояние, требующее врачебной помощи в течение первого часа после начала. Неосложненный ГП – это отсутствие признаков поражения внутренних органов, тем не менее угрожающий жизни.
Клиническая картина:
- цефалгия;
- дезориентация;
- нехватка воздуха;
- покалывание в сердце;
- тошнота, головокружение, рвота;
- тонические и клонические судороги, оглушение, заторможенность.
Специфика клинической картины зависит от того, осложненный ли криз. Течение с осложнениями имеет такие последствия:
- Инфаркт сердечной мышцы, инсульт.
- Расслаивание аорты.
- Острая сердечная недостаточность – невозможность мышцы сердца выкачать кровь в кровеносное русло.
- Экстрасистолия, пароксизмальная тахикардия.
- Транзиторная ишемическая атака.
- Острое нарушение фильтрационной функции почек.
Наиболее сложное и частое последствие – инсульт. Он спутанностью сознания, дезориентацией, шумом в ушах, цефалгией и головокружением, гипестезией и преходящим парезом или параличом.
Как себя вести и основные действия на догоспитальном этапе:
- Успокоить больного, положить на кровать или диван.
- Вызвать скорую помощь.
- Измерить давление и следить за его уровнем каждые 10 минут.
- Не давать еды.
Для купирования гипертонического криза применяют Эуфиллин, Каптоприл и Лазикс. Эти средства препятствуют отеку мозга и легких, понижают артериальное давление. Как снять судороги: применяется Седуксен внутривенно или Магния сульфат. Что принимать при сердечной недостаточности – Нитропруссид натрия внутривенно.
После криза и выписки из больницы в течение недели нужен физический и психологический покой. Утром и вечером нужно следить за давлением и принимать лекарства. Невыполнение назначений врача – одна из основных причин резкого повышения АД.
После приступа необходима диета. Что можно есть: фрукты, овощи, каши, соки и компоты, пюре. Ограничивается употребление соли – это основное требование. Максимальная суточная доза соли – 1-2 г.
Реабилитация зависит от осложнений. Если был инсульт, восстановление после криза происходит в неврологическом отделении. В домашних условиях больной реабилитируется только с разрешения врача.
ВСД
Один из вариантов течения вегетососудистой дистонии – по гипертоническому типу. Это значит, что нарушение работы вегетативной нервной системы сопровождается постоянно высоким артериальным давлением.
Приступы ВСД по типу повышенного давления возникают из-за психоэмоционального перенапряжения, физического переутомления, при учащенных глубоких вдохах, при быстром принятии вертикального положения после горизонтального.
Вегетативная дисфункция по гипертоническому типу имеет следующую клиническую картину:
- Дезориентация, частые цефалгии.
- Тяжесть в области сердца, ощущение нехватки воздуха.
- Тошнота, метеоризм, запор, диарея, рвота.
- Частое или редкое мочеиспускание.
- Ощущение перебоев в сердце.
Нейроциркуляторная дистония по гипертоническому типу лечится немедикаментозно. Пациенту рекомендуется изменить образ жизни: бросить курить, больше двигаться, включить в рацион больше овощей и фруктов, лучше высыпаться, избегать стрессов или научиться их избегать.
Гипертоническая ретинопатия
Гипертоническая ангиопатия сетчатки глаза – это поражение периферического зрительного анализатора вследствие местного повышения АД. Микроангиопатия наблюдается у 35% больных ГБ. Нарушение наблюдается в обоих глазах.
О поражении сетчатки говорят такие признаки:
- Сужение артериол глазного дна, атеросклероз, дефект в месте контакта венул и артериол. Это называется симптом «медного провода».
- Микроаневризмы, мелкие кровоизлияния в глазном дне, отек зрительного нерва, наличие воспалительной жидкости.
- Снижение остроты зрения.
По тяжести гипертоническая ретинопатия делится на 4 степени:
- Наблюдется сужение артериол, позитивный симптом «серебряного провода», сосуды в глазном яблоке извилисты.
- Признаки первой степени + неправильная локализация сосудов и наличие их перетяжек.
- Симптомы второй степени + мелкие кровоизлияния на дне глазного яблока.
- Симптомы третьей степени + отек зрительного нерва.
Лечение гипертонии
Цель лечения – снизить артериальное давление ниже 140/90 мм рт.ст. Первый этап – немедикаментозная терапия:
- снижение массы тела;
- снижение потребления холестерина и насыщенных жиров, добавление в рацион овощей и фруктов;
- запрет на алкоголь и курение;
- увеличение простых физических нагрузок, например, спортивная ходьба или бег;
- снижение ежедневного количества соли – не более 5 г в день.
Медикаментозная терапия. Гипертоническая болезнь лечится препаратами пяти групп:
- Мочегонные.
- Бета-адреноблокаторы.
- Ингибиторы ангиотензинпревращающего фермента.
- Блокаторы кальциевых каналов.
- Антагонисты рецепторов ангиотензина 2 – обладают наименьшими побочными эффектами.
Принципы лечения ГБ:
- Пациент принимает препараты в течение жизни. Как избавиться навсегда? Из-за генетических сбоев в организме неправильно регулируется давление в сосудах, поэтому навсегда избавиться не получится – препараты гипотензивные препараты принимаются, пока повышено давление.
- Нельзя быстро снижать артериальное давление. Особенно у пожилых пациентов.
- Лечение начинается минимальных терапевтических доз. Если препарат переносится хорошо – доза повышается до среднего объема.
- Для лучшего эффекта антигипертензивные препараты принимаются в комбинации друг с другом.
- Если эффекта нет, рекомендуется перейти на другой препарат или комбинацию, но не повышать дозу до максимально терапевтической.
- Рекомендуется принимать лекарство с длительным действием – так обеспечится контроль артериального давления на целые сутки.
ЛФК при гипертонической болезни назначается до развития осложнений. Лечебная физкультура – это простые гимнастические упражнения. Запрещается подъем тяжестей: штанг, грузов. Рекомендуются ежедневные пробежки или ходьба на расстояние в 5-10 км.