Что это такое
Лакунарный ишемический инсульт головного мозга – это острое нарушение мозгового кровообращения, сопровождающееся поражением белого и серого вещества мозга из-за внезапного или постепенно развивающегося прекращения поступления крови. Последствия лакунарного инсульта – инфаркт мозга – омертвение тканей. Инсульт сопровождается неврологическими и психическими расстройствами.
Ишемический инсульт стоит на первых местах по смертности на территории России. По данным журнала «Неврологический вестник им. В. М. Бехтера» за 2002 среди общего количества умерших от болезней пациентов от инсульта погибло 56%.
Лакунарный инсульт – один из патогенетических вариантов острого нарушения кровообращения. Он развивается вследствие повреждения небольшой периферической артерии. Часто возникает у людей, страдающих артериальной гипертензией. Относительно других патогенетических разновидностей инсульта, лакунарный вариант развивается постепенно – в течение 2-3 часов.
При лакунарном инсульте преимущественно погибают нейроны ствола мозга и подкорковых структур. Средний размер лакунарного инсульта – 1.5-2 см.
Причины
Любой инсульт, в том числе лакунарный, развивается в результате таких причин:
- Атеросклероз и тромбоз. Эти патологии вызывают ишемию (недостаток кровоснабжения органа) вследствие закупорки сосуда тромбом или атеросклеротической бляшкой. Первые признаки инсульта появляются, когда просвет сосуда перекрыт более, чем на 70%. При лакунарном инсульте коллатеральное кровообращение (обходное, как способ компенсации) не успевает сформироваться.
- Кардиогенная эмболия. Это причина 20% всех случаев инсульта. В сердце и в его клапанах образуется эмболия, что является следствием нарушения сердечного ритма. Мерцательная аритмия провоцирует инсульт в 4.5% случаях.
- Нарушение гемодинамических свойств, например, при внезапном падении артериального давления вследствие стеноза магистральных артерий шеи.
- Другие заболевания: болезнь Такаясу (воспаление сосудистых стенок и снижение их просвета), болезнь Моямоя (склонность сосудов головного мозга к постепенному сужению).
Системные факторы, повышающие вероятность развития инсульта:
- Артериальная гипертензия.
- Нарушение сердечного ритма.
- Заболевания крови: нарушение свертываемости крови, повышение количества эритроцитов в литре крови.
Любая из этих причин запускает цепочку патологических механизмов, которые приводят к ишемии и омертвению мозговой ткани. В норме объем кровотока в мозгу составляет 55-60 мл на 100 г вещества в минуту. Так, первые патобиохимические реакции наступают при понижении кровообращения до 50 мл на 100 г. Первая реакция заключается в том, что тормозится производство белков в клетках головного мозга. Формируется первичная краевая ишемическая зона.
Когда объем кровоснабжения падает до 35 мл на 100 г, запускается альтернативный путь получения энергии – расщепляется глюкоза (гликолиз). В результате окисления глюкозы образуются молекулы пировиноградной кислоты и две молекулы АТФ (один из источников энергии). Альтернативный путь – это анаэробный путь, то есть энергия образуется без участия реакции кислорода, так как при ишемии кислорода в мозгу мало. Вследствие анаэробного пути получения энергии накапливается лактат.
Лактат (молочная кислота) – это нормальное соединение, появляющееся, например, в мышцах после интенсивных тренировок. Однако вследствие усиленного гликолиза лактата становится слишком много. Сам по себе лактат – это продукт расщепления, который нужно утилизировать. Но в зоне ишемии его становится много. Накопление лактата смещает кислотно-щелочной баланс в сторону кислотности (понижается pH). Возникает локальный ацидоз, что проявляется типовой для такого состояния клинической картиной.
При снижении объема мозгового кровообращения до 20-25 мл кора, вследствие недостатка кислорода и питательных веществ, тормозится. Возникает сонливость, апатия и безучастие. Когда минутный объем поступления крови падает до 10 мл, в мозгу наступают необратимые органические изменения вследствие отмирания нейронов. В течение первых двух дней альтернативные источники питания поддерживают ослабленную жизнедеятельность клетки. Однако спустя 48 часов клетка погибает окончательно.
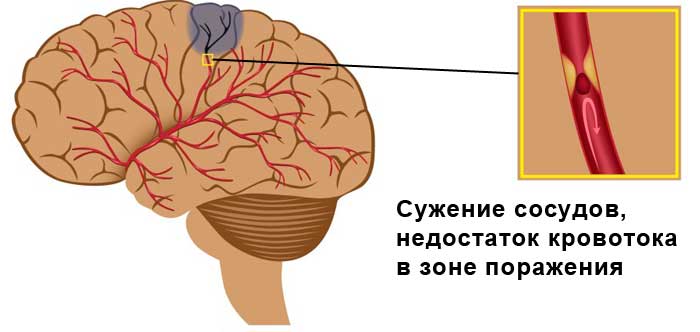
Симптомы
Для лакунарного инфаркта, в отличие от других патогенетических вариантов, общемозговые симптомы (слабость, истощение, сонливость, головная боль) практически не характерны. Однако этот вариант инсульта проявляется другими синдромами:
- Двигательный вариант (60% лакунарных инсультов). Характеризуется расстройством движений, ослаблением или полным исчезновением мышечной силы верхних конечностей, мышц лица или языка. Обычно снижение силы отмечается на одной стороне тела.
- Чувствительно-двигательный вариант. Характеризуется снижением или нарушением чувствительности на одной стороне тела в тех же места, где снижается мышечная сила (по гемитипу).
- Сенсорный инсульт. Характеризуется только нарушением чувствительности по гемитипу. Возникают парестезии, например, онемение или покалывание.
- Дизартрия и «неловкая рука». Нарушается произношение речи: больные говорят неразборчиво. К синдрому также присоединяется слабость мышц руки.
- Атактический инсульт. Нарушается согласованность противоположный движений.
Диагностика
Патология диагностируется при помощи критериев лакунарного инсульта, объективного осмотра и инструментальных методов исследования.
Критерии лакунарного инсульта:
- В клинической картине нет нарушения корковых функций, но есть один из пяти вышеназванных синдромов.
- Установлено наличие сахарного диабета или артериальной гипертензии.
- На магнитно-резонансной томографии фиксируется очаг размером в 1.5 см.
Объективный осмотр: врач-невролог определяет нарушения чувствительности, снижение мышечной силы, нарушение сознания или нарушение координации.
Лечение
Принципы лечения лакунарного инсульта:
- Базисная терапия: первая медицинская помощь, меры реанимации (снятие отека мозга, защита клеток от гипоксии, контроль артериального давления, поддержка дыхания).
- Специфическая терапия: поддержание обмена веществ в нейронах и восстановление кровообращения.
- Терапия тромболитиками (препараты, рассасывающие тромб).
- Антикоагулянты (препараты, не дающие образоваться тромбу).
- Восстановление гемодинамических свойств крови.
Прогноз жизни зависит от масштаба очага инсульта и осложнений (мозговой отек, пневмония, пожилой возраст). Статистически в первый месяц после инсульта умирает 20% больных. Пациенты умирают не от повреждения мозговых тканей, а от осложнений, чаще всего в результате дислокационного синдрома или отека головного мозга. Остальные пациенты (80%) становятся инвалидами. Первые признаки восстановления у выживших людей появляются спустя 3 месяца после инсульта.